Xóa cận vết mổ nhỏ và sự phát triển hướng đến bảo tồn mô giác mạc
Trong những năm gần đây, phẫu thuật xóa cận vết mổ nhỏ (KLEx – Keratorefractive Lenticule Extraction) đã trở thành một trong những hướng phát triển quan trọng của nhãn khoa hiện đại.
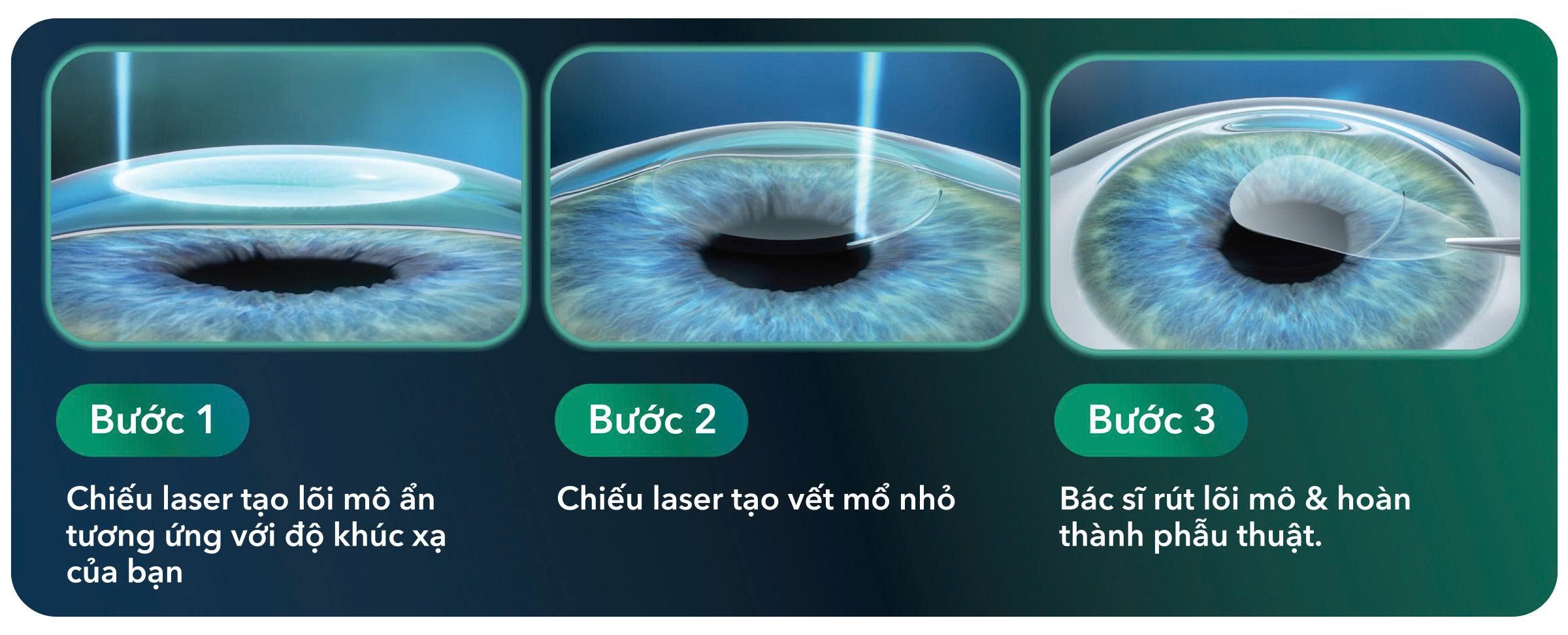
Được triển khai trên thế giới từ năm 2011, KLEx đánh dấu bước chuyển từ kỹ thuật tạo vạt giác mạc sang kỹ thuật rút lõi mô. Thay vì tác động trên bề mặt giác mạc, KLEx sử dụng Laser Femtosecond để tạo một lõi mô rất mỏng (lenticule) bên trong nhu mô giác mạc, sau đó lấy ra thông qua một vết mổ nhỏ khoảng 2 mm. Khi lõi mô được loại bỏ, hình dạng giác mạc thay đổi tương ứng, giúp ánh sáng hội tụ chính xác lên võng mạc và cải thiện thị lực.
Đến năm 2022, các thế hệ tiếp theo của KLEx ra đời, tiếp tục cải tiến xung lặp laser tốc độ cao, rút ngắn thời gian tạo lõi mô, tăng sự thoải mái và tối ưu trải nghiệm trong quá trình phẫu thuật.
Tuy nhiên, khi các yếu tố như kích thước vết mổ, tốc độ và quy trình đã dần được tối ưu, một câu hỏi mới được đặt ra trong giới chuyên môn: liệu có thể tối ưu tác động của laser lên giác mạc?
Xóa cận vết mổ nhỏ (KLEx – Keratorefractive Lenticule Extraction) khử độ khúc xạ bằng cách rút lõi mô và không tạo vạt giác mạc
Khi năng lượng thông minh và bảo tồn mô trở thành tiêu chuẩn vàng
Các nghiên cứu gần đây cho thấy chất lượng thị giác và độ ổn định thị lực sau phẫu thuật không chỉ phụ thuộc vào thời gian chiếu laser, mà còn liên quan trực tiếp đến mức năng lượng sử dụng và khả năng bảo tồn mô giác mạc.
Nghiên cứu của bác sĩ SangYoon Hyun (2024) cho thấy năng lượng laser cao có thể tạo bề mặt cắt kém mịn, hình thành nhiều “cầu nối mô” (tissue bridges) và làm tăng phản ứng viêm sau mổ. Những yếu tố này góp phần làm tăng tán xạ ánh sáng và kéo dài thời gian phục hồi thị lực.
Ngược lại, khi năng lượng được kiểm soát ở mức tối ưu, bề mặt giác mạc trở nên nhẵn, mịn và đồng đều hơn, giảm phản ứng viêm và hỗ trợ thị lực phục hồi nhanh ngay từ những ngày đầu sau phẫu thuật.
Bên cạnh đó, việc bảo tồn nhiều mô giác mạc hơn cũng ngày càng được xem là một tiêu chí quan trọng, góp phần duy trì độ bền cơ sinh học và ổn định thị lực lâu dài.
Nghiên cứu của bác sĩ SangYoon Hyun (2024) so sánh bề mặt phẫu thuật xóa cận khi sử dụng 2 mức năng lượng
LUMOPRO™ – Thế hệ tiên tiến nhất của xóa cận vết mổ nhỏ
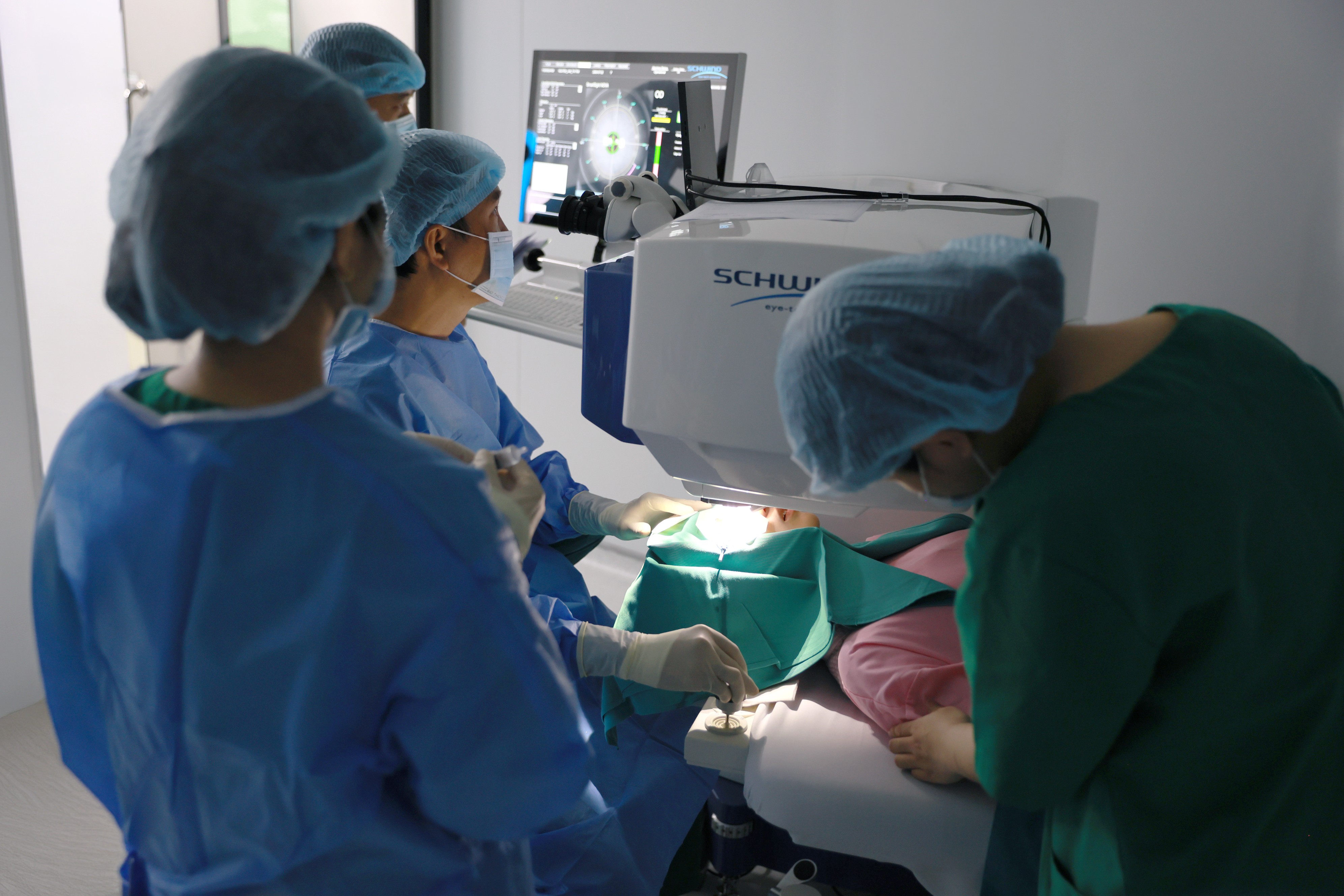
Tháng 3.2026, Hệ thống Bệnh viện Mắt Sài Gòn cùng Tập đoàn SCHWIND đã giới thiệu công nghệ xóa cận LUMOPRO™ tại Việt Nam, đánh dấu bước tiến mới của phẫu thuật KLEx.
LUMOPRO™ được thiết kế dựa trên nguyên lý giảm tác động năng lượng và tối ưu độ bền giác mạc về lâu dài, hai tiêu chuẩn rất được xem trọng trong phẫu thuật xóa cận hiện đại.
Công nghệ này sử dụng thiết kế điểm chiếu laser bất đối xứng, khác với cấu trúc điểm chiếu đối xứng của một số công nghệ vết mổ nhỏ khác như SMILE/SMILE Pro, giúp phân bố năng lượng hiệu quả hơn. Nhờ đó, tổng năng lượng tác động lên giác mạc dịu nhẹ hơn đến 50%, trong khi vẫn đảm bảo hiệu quả điều chỉnh khúc xạ. Việc giảm năng lượng giúp hạn chế phản ứng viêm, giảm tổn thương mô lân cận và cải thiện độ mịn của bề mặt cắt — yếu tố quan trọng ảnh hưởng đến thời gian và chất lượng phục hồi thị lực.
Áp dụng điểm chiếu laser bất đối xứng, năng lượng laser của công nghệ xóa cận LUMOPRO™ dịu nhẹ hơn 50% so với một số công nghệ xóa cận vết mổ nhỏ khác.
Một cải tiến đáng chú ý khác của LUMOPRO™ nằm ở thiết kế lõi mô. Với SMILE và SMILE Pro, phần rìa lõi mô vẫn có độ dày khoảng 10– 30 micron dù không phục vụ mục tiêu khử độ khúc xạ. Trong khi đó, LUMOPRO™ có độ dày rìa lõi mô bằng 0 micron, giúp tiết kiệm đáng kể lượng mô giác mạc cần loại bỏ.
Việc bảo tồn mô nhiều hơn góp phần duy trì độ bền giác mạc, giảm nguy cơ giãn phình về lâu dài, đồng thời mở rộng khả năng điều trị lên đến 12 độ cận và 6 độ loạn. Bên cạnh đó, hình dạng lõi mô thuôn dần còn giúp giảm các hiện tượng rối loạn thị giác như chói, lóa khi nhìn ban đêm.
PGS.TS.BS Nguyễn Đức Anh – Nguyên Trưởng khoa Khúc xạ Bệnh viện Mắt Trung ương, Giảng viên cao cấp Trường Đại học Y Hà Nội – cho biết :“LUMOPRO™ mang lại cho phẫu thuật viên một nền tảng công nghệ chính xác và tối ưu hơn trong điều trị tật khúc xạ. Bên cạnh ưu điểm về năng lượng thông minh, công nghệ có tích hợp hệ thống EyeTracking theo dõi chuyển động mắt theo thời gian thực và bù trừ các vi chuyển động trong quá trình phẫu thuật. Điều này giúp tia laser luôn được định vị chính xác, góp phần nâng cao hiệu quả điều trị, đặc biệt ở các trường hợp loạn thị cao.”
Tính năng EyeTracking của LUMOPRO™ giúp tia laser luôn được định vị chính xác trong quá trình xóa cận
Khách hàng xóa cận ngày càng quan tâm đến “bảo tồn”
Không chỉ ở góc độ công nghệ, xu hướng “bảo tồn mô giác mạc” cũng đang ảnh hưởng đến quyết định của khách hàng phẫu thuật.
Chị Kim Tuyền (27 tuổi, TP.HCM) chia sẻ: “Vì có độ cận - loạn cao, mình thấy việc tiết kiệm mô giác mạc rất quan trọng. Công nghệ LUMOPRO™ khiến mình yên tâm vì phẫu thuật ít xâm lấn và giúp giác mạc bền chắc hơn về lâu dài.”
Trong khi đó, anh Tuấn Hùng (26 tuổi) cho biết: “Khi được tư vấn về mức năng lượng laser dịu nhẹ hơn và khả năng hồi phục nhanh, mình quyết định chọn LUMOPRO™. Mắt mình đạt 10/10 chỉ một ngày sau xóa cận, tầm nhìn tốt nên mình quay trở lại công việc luôn, không cần dùng hết ngày phép.”
Khách hàng xóa cận với công nghệ LUMOPRO™ tại các bệnh viện Mắt Sài Gòn
Trong bối cảnh phẫu thuật khúc xạ ngày càng phát triển, những cải tiến đang dịch chuyển rõ rệt sang yếu tố bền vững lâu dài của giác mạc. Từ SMILE, SMILE Pro đến các công nghệ thế hệ mới như LUMOPRO™, xu hướng “tác động tối thiểu – bảo tồn tối đa” đang dần trở thành tiêu chuẩn mới trong điều trị tật khúc xạ.
Điều này không chỉ phản ánh sự tiến bộ của công nghệ, mà còn cho thấy sự thay đổi trong cách tiếp cận: từ việc giúp khách hàng rõ nhanh hơn, đến việc đảm bảo họ duy trì thị lực ổn định và an toàn trong nhiều năm về sau.
Nguồn: [Link nguồn]
-24/03/2026 06:50 AM (GMT+7)